Bakteria dalam darah - betapa berbahayanya?
pengenalan
Kemunculan bakteria dalam darah (bakteremia) adalah fenomena biasa dan boleh berlaku akibat aktiviti yang tidak berbahaya seperti menggosok gigi. Satu-satunya bukti mereka bukanlah petunjuk untuk rawatan.
Reaksi fizikal sistem kekebalan tubuh dengan pengesanan bakteria atau toksinnya dalam darah secara serentak mesti dirawat dengan segera. Ia adalah penyakit yang berpotensi mengancam nyawa. Sekiranya berlaku kejutan septik, kelewatan sebelum memulakan terapi antibiotik bererti semakin buruknya peluang hidup sekitar lapan peratus per jam.
Sepsis yang teruk berlaku apabila patogen atau toksinnya menyebar di dalam badan dan merebak ke organ. Dalam kes sedemikian, terdapat kegagalan akut sekurang-kurangnya satu organ yang kadang-kadang penting. Sebagai tambahan kepada kegagalan peredaran darah (secara amnya "kejutan"), kegagalan sistem pernafasan dan kekurangan buah pinggang berada di latar depan.
Seseorang bercakap mengenai kejutan septik apabila bukan hanya satu organ tetapi beberapa organ tidak lagi dapat memenuhi fungsinya. Penyebab yang mendasari adalah aliran darah ke tisu yang sangat berkurang. Ini sangat mempengaruhi buah pinggang, paru-paru dan hati.

Apa simptom yang saya alami sekiranya terdapat bakteria dalam darah saya?
Bakteria dalam darah boleh menyebabkan pelbagai gejala. Ini bergantung terutamanya pada berapa banyak bakteria masuk ke dalam darah dan berapa lama mereka tinggal di sana. Walaupun selepas memberus gigi dengan kuat, sebilangan kecil bakteria dapat masuk ke dalam aliran darah. Walau bagaimanapun, ini biasanya tidak menyebabkan gejala yang ketara.
Di samping itu, bakteria biasanya disingkirkan dengan cepat oleh badan. Sekiranya sejumlah besar bakteria masuk ke dalam aliran darah, ini dapat dilihat sebagai keletihan atau perasaan sakit. Walau bagaimanapun, tubuh dapat bertindak balas terhadap sejumlah besar bakteria dalam darah dengan gejala yang teruk seperti demam atau masalah peredaran darah yang teruk. Ini biasanya disebut sebagai sepsis.
Harus diingat bahawa sukar bagi bakteria untuk memasuki aliran darah dalam badan yang sihat. Oleh itu, jangkitan tempatan, seperti radang gusi, biasanya mesti diutamakan. Jangkitan asal ini tentunya juga akan menimbulkan gejala.
Baca lebih lanjut mengenai ini: Gejala keracunan darah
Bakteria dalam darah jika anda demam tinggi
Sepsis dengan bakteria dalam darah tidak selalu dapat dikenal pasti pada peringkat awal. Gejala, seperti demam tinggi, pada mulanya tidak spesifik. Ini bererti bahawa gejala penyakit itu juga boleh dikaitkan dengan banyak penyakit lain. Demam tinggi juga berlaku, misalnya, dengan jangkitan seperti selesema atau selesema.
Biasanya, terdapat kemerosotan yang cepat dalam keadaan umum. Suhu badan boleh meningkat hingga lebih dari 38 ° C dalam jangka masa yang singkat. Biasanya mereka yang terkena menderita menggigil pada masa yang sama.
Sebagai tambahan kepada peningkatan demam, gejala tidak spesifik lain termasuk kadar nadi dan pernafasan yang tinggi, kesedaran yang berubah-ubah, rasa sakit yang tidak menentu di pelbagai bahagian badan dan tanda-tanda keradangan di tempat jangkitan asal. Tetapi sepsis tidak selalu dikaitkan dengan demam tinggi. Pada sesetengah orang, suhu badan turun di bawah normal.
Baca lebih lanjut mengenai subjek di bawah Punca demam
Bakteria dalam darah dan sakit sendi
Bakteria dalam darah boleh dikaitkan dengan sakit sendi kerana beberapa sebab. Bakteria pertama kali dapat menjangkiti sendi dan kemudian masuk ke aliran darah dari keradangan tempatan ini. Sendi yang dijangkiti sangat menyakitkan; boleh menjadi merah dan bengkak. Sebaliknya, dapat dibayangkan bahawa bakteria dalam darah dapat menjangkiti sendi. Dalam kes ini, bakteria mula-mula berkembang di dalam darah dan kemudian sendi terjejas. Borrelia juga boleh mempengaruhi sendi. Ini dikenali sebagai Lyme arthritis.
Borrelia biasanya masuk ke sendi yang terjejas melalui darah. Bakteria tidak semestinya berada di sendi untuk menyebabkan kerosakan. Dalam artritis reaktif yang disebut, sendi menjadi radang setelah penyakit bakteria diatasi. Biasanya ini berlaku selepas jangkitan pada gonokokus, juga disebut gonorea, klamidia atau selepas jangkitan gastrousus. Dalam kes ini, bukan patogen yang menyerang sendi, tetapi sistem imun. Tidak jelas mengapa ini berlaku. Patogen boleh, tetapi tidak perlu, dapat dikesan dalam darah.
Baca lebih lanjut mengenai topik ini di: Sakit sendi
Adakah bakteria dalam darah menular?
Agar dapat menjelaskan dengan jelas persoalan ini, pertama-tama penting untuk menyedari bahawa jangkitan difahami bermaksud penularan patogen aktif atau pasif ke organisma lain, seperti tubuh manusia. Sekiranya patogen tetap ada dan kemudian dapat berlipat ganda, apa yang dikenali sebagai jangkitan berlaku, yang dapat diikuti dengan manifestasi gambaran klinikal yang berkaitan. Kehadiran risiko jangkitan ketika berhadapan dengan orang sakit tidak sama dengan setiap penyakit dan pada setiap peringkat penyakit, tetapi terutama bergantung pada ekskresi patogen aktif oleh pesakit. Pada prinsipnya, setiap orang sakit yang "berdaya maju"Patogen berpotensi menular, tanpa mengira gambaran klinikalnya.
Penyebaran patogen berjangkit biasanya dilakukan melalui kontak dengan cecair badan dan perkumuhan orang yang sakit, contohnya adalah penyebaran virus sejuk melalui rembesan membran mukus hidung dan tekak yang terbentuk berkaitan dengan selesema, yang mana diusir dengan bersin dan batuk.
Penularan dan jangkitan selanjutnya adalah mungkin melalui hubungan langsung dengan orang sakit di satu pihak, tetapi juga melalui hubungan tidak langsung dengan rembesan badan orang yang berkenaan, misalnya melalui pemegang pintu. Contoh lain penyakit di mana perkumuhan pesakit berjangkit adalah kebanyakan gastrik atauPenyakit usus yang berkaitan dengan muntah atau cirit-birit.
Penyakit seperti HIV terutama berkaitan dengan pengesanan patogen dalam darah. Dalam kes-kes ini, kontak dengan darah pesakit dianggap menular, dan penularan melalui kulit yang tidak terluka sangat tidak mungkin. Keadaannya serupa dengan kebanyakan patogen yang dapat dikesan dalam darah. Oleh itu, seseorang yang mengesan bakteria aktif dalam darah pada dasarnya berjangkit dan ada risiko orang lain dijangkiti mereka. Walau bagaimanapun, perlu diperhatikan bahawa penularan patogen ini hanya mungkin dilakukan melalui kontak dengan cairan tubuh, terutama darah orang yang bersangkutan.
Walau bagaimanapun, pesakit di mana bakteria memasuki darah secara tidak langsung melalui penjajahan dan jangkitan tisu dengan peralihan berikutnya ke dalam darah biasanya mempunyai risiko jangkitan yang lebih besar, kerana dalam kes ini jangkitan dengan patogen dapat berasal dari darah dan terutama tisu yang dijajah. Mari kita kembali ke contoh radang paru-paru yang telah disebutkan di atas: dalam kes ini, jangkitan dengan patogen pada pesakit ini bukan hanya berasal dari darah tetapi juga rembesan bronkus dan kerongkong yang terbentuk sebagai sebahagian daripada penyakit paru-parunya, yang biasanya dia lalui batuk kuat.
Jangka masa
Lamanya bakteria dalam darah boleh berbeza-beza. Sekiranya sebilangan kecil bakteria dicuci ke dalam darah, bakteria ini biasanya akan segera dihilangkan oleh badan. Ini boleh berlaku, misalnya, semasa lawatan ke doktor gigi. Bakteria sering memasuki aliran darah dari sumber jangkitan tempatan. Ini boleh, misalnya, keradangan pada gusi atau amandel. Sekiranya fokus keradangan ini berterusan dalam jangka masa yang lebih lama, bakteria berulang kali dapat masuk ke dalam darah. Dalam kes ini, bakteria tetap dapat dikesan di dalam darah sehingga fokus jangkitan awal berjaya dirawat.
punca
Kehadiran bakteria dalam darah tidak semestinya dikaitkan dengan gejala, apalagi gambaran klinikal yang serius. Sekiranya terdapat bakteria dalam darah, ini boleh terdiri dari gambar tanpa gejala hingga keadaan keracunan darah yang mengancam nyawa (sepsis) dengan kegagalan pelbagai organ sudah mencukupi.
Pada prinsipnya, bakteria dapat memasuki aliran darah dengan pelbagai cara. Yang paling penting, perlu diperhatikan sama ada bakteria masuk terus ke dalam darah orang yang terkena atau mula-mula menetap di tisu. Secara umum, bakteria dapat masuk ke dalam darah seseorang melalui pembukaan saluran darah secara langsung, misalnya jika berlaku kecederaan terbuka atau sebagai bagian dari tusukan pembuluh darah yang disengaja semasa prosedur perubatan. Contoh khas penembusan langsung patogen bakteria ke dalam aliran darah adalah pengambilan Clostridium tetani akibat kemalangan. Jangkitan ini berlaku apabila luka terbuka bersentuhan dengan tanah yang tercemar.
Bakteria juga dapat menjajah tisu, tetapi juga terutama tertelan melalui jalan lain (makanan, pernafasan) dan mencetuskan penyakit seperti radang paru-paru, yang mana patogen juga dapat masuk ke aliran darah. Komplikasi ini biasanya berlaku ketika pesakit sangat lemah oleh penyakit sebelumnya dan sistem ketahanannya dengan patogen penyebab "Terharu“Adakah proses ini ditakuti.
Pemindahan bakteria dalam flora mulut selepas atau semasa memberus gigi biasanya tidak berbahaya, tetapi akibatnya juga dapat menyebabkan keradangan katup jantung. Contoh yang biasanya tidak berbahaya ini menggambarkan bagaimana membezakan pengesanan bakteria dalam darah pesakit untuk ditafsirkan.
Bakteria E. coli
E. Coli adalah bakteria yang merupakan sebahagian daripada flora usus semula jadi walaupun pada orang yang sihat. Dalam beberapa kajian, E. Coli adalah bakteria yang paling biasa dijumpai dalam darah. E. Coli adalah penyebab biasa jangkitan saluran kencing dan cirit-birit. Terdapat sebilangan strain E. coli yang berbeza. Walaupun banyak yang tidak berbahaya bagi manusia dan tidak meninggalkan usus, yang lain boleh menyebabkan penyakit serius. Sekiranya E. Coli masuk ke dalam darah, mereka boleh menyebabkan sepsis yang mengancam nyawa. Tetapi bakteria tidak semestinya sampai ke aliran darah. Selalunya hanya toksin yang dihasilkan oleh E. Coli yang masuk ke dalam darah, bukan bakteria itu sendiri.
Baca lebih lanjut mengenai topik ini di: Escherichia coli
Bakteria dalam darah selepas operasi
Selepas operasi, risiko jangkitan bakteria dalam darah meningkat. Setiap prosedur pembedahan melibatkan risiko bahan asing dibawa masuk dan kerosakan pada struktur badan tertentu jangkitan nosokomial (Jangkitan hospital).
Oleh itu, ini adalah komplikasi pasca operasi. Contohnya, bakteria yang sebenarnya berlaku di usus, seperti E. coli, boleh masuk ke dalam darah setelah operasi di bahagian perut. Seseorang kemudian bercakap mengenai jangkitan endogen, di mana bakteria di dalam badan anda sampai ke lokasi lain.
Setiap luka pasca operasi mempunyai potensi peningkatan jangkitan, dari mana patogen dapat menyebar ke dalam darah. Jangkitan seperti itu juga dapat dipicu oleh kuman endogen, tetapi juga oleh kuman eksogen (dari luar). Selain enterococci, patogen yang paling biasa termasuk Staphylococcus aureus (terutamanya MRSA) dan enterobacteria.
Khususnya, implan yang dimasukkan, misalnya prostesis sendi lutut, serta campur tangan di rongga perut atau di jantung dikaitkan dengan peningkatan risiko sepsis. Sepsis pembedahan biasanya berlaku dalam masa 24 jam. Dalam senario kes terbaik, gejala yang berlaku diakui tidak lama kemudian dan dirawat dengan antibiotik yang merangkumi spektrum seluas mungkin. Setiap jam tambahan yang berlalu memperburuk peluang bertahan.
Sekiranya fokus jangkitan dikenal pasti, campur tangan pembedahan lebih lanjut mungkin diperlukan untuk menghilangkan fokus.
Bakteria dalam darah selepas kemoterapi
Kemungkinan bakteria muncul dalam darah meningkat setelah kemoterapi. Sebilangan besar ubat kemoterapi (Cytostatics), yang seharusnya melawan pertumbuhan sel sel ganas, tidak hanya ditujukan terhadap sel-sel tumor, tetapi sayangnya juga melawan sel-sel tubuh sendiri. Sel-sel lain yang cepat membahagi sistem imun dan pembentukan darah di sumsum tulang juga terjejas.
Kiraan darah mesti diperiksa secara berkala semasa rawatan kemoterapi. Fokus khusus adalah pada leukosit, sel darah putih yang bertanggungjawab untuk berfungsi dengan baik sistem imun kita. Apabila jumlah sel darah putih berkurang, risiko jangkitan meningkat. Ini sering kali pertama kali dimaklumkan dengan demam. Jangkitan bakteria boleh berubah menjadi sepsis dengan lebih cepat kerana sistem imun yang lemah. Sekiranya sel darah putih kemungkinan terjejas, antibiotik boleh digunakan sebagai langkah berjaga-jaga terhadap patogen yang paling biasa.
Pesakit dengan leukemia akut atau menerima kemoterapi dosis tinggi biasanya dimasukkan ke hospital semasa rawatan. Terdapat risiko jangkitan yang sangat tinggi di sini. Dengan cara ini, permulaan sepsis dikenali seawal mungkin.
Baca juga topik kami mengenai perkara ini Kesan sampingan kemoterapi
Penyakit yang berlaku berkaitan
Terdapat banyak gambaran klinikal yang berbeza yang berkaitan dengan pengesanan bakteria dalam darah.
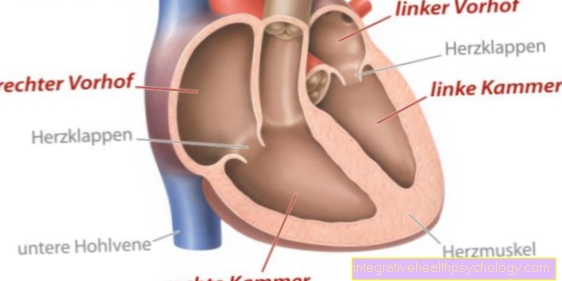
- Contoh pertama ialah endokarditis bakteria (Keradangan injap jantung), yang berlaku lebih kerap pada pesakit yang sakit sebelumnya, biasanya juga dikendalikan, injap jantung. Keradangan jantung yang terjejas didahului oleh pengendapan patogen bakteria dalam darah pada injap jantung, yang lebih mungkin terjadi dengan injap yang berubah / parut. Bakteria ini menemui keadaan pertumbuhan yang baik pada injap jantung, kerana ia selalu dibasuh oleh darah yang kaya dengan nutrien. Endokarditis sering terjadi akibat prosedur pergigian invasif, kerana sejumlah besar bakteria dari rongga mulut dapat masuk ke aliran darah melalui kecederaan dan pembukaan gusi dengan peredaran darah yang baik. Atas sebab ini, terapi pencegahan antibiotik sangat penting apabila terdapat faktor risiko seperti injap jantung buatan dan harus dilakukan setelah prosedur pergigian. Gejala khas adalah tanda-tanda umum jangkitan, seperti demam, tetapi juga munculnya murmur jantung yang baru dan tidak diketahui, serta tanda-tanda peningkatan kegagalan jantung adalah sebahagian daripada gambaran klinikal. Biasanya, jika berlaku keradangan injap jantung bakteria, terapi dijalankan dengan bantuan antibiotik.
Ketahui lebih lanjut mengenai: Profilaksis endokarditis
- Kehadiran penyakit tetanus, juga dikenal sebagai tetanus, telah disebutkan, yang berkaitan dengan pengesanan bakteria pada luka terbuka dan pelepasan racun yang merosakkan sarafnya. Ini pada mulanya membawa kepada gejala yang tidak spesifik seperti sakit kepala, pening atau berpeluh. Hanya pada tahap selanjutnya, gejala kelumpuhan spastik yang biasa muncul, di mana otot-otot kekejangan dengan cara yang tidak terkawal dan pesakit tidak lagi berpeluang untuk merehatkan ototnya. Bahaya akut bagi kehidupan timbul, misalnya, ketika otot pernafasan juga terjejas. Gambaran klinikal dipicu oleh racun dalam darah, sehingga selain zat-zat penenang, penawar juga digunakan secara terapeutik. Berbeza dengan Clostridium tetani, yang masuk terus ke aliran darah melalui luka terbuka, bakteria Tropheryma whipleii pada mulanya melepaskan "tempatan"Penyakit perut dan usus kecil atas kerana kebanyakannya diserap melalui mulut. Patogen disebabkan oleh sel-sel sistem pertahanan tubuh sendiri, yang Makrofag, tertelan, kekal dalam selaput lendir dan menyebabkan masalah dengan penyerapan nutrien dari makanan. Akibatnya, terdapat perubahan struktur pada mukosa usus dan, kedua, bakteria menembusi aliran darah. Bakteria boleh menyebar ke seluruh badan melalui aliran darah dan mempengaruhi banyak organ lain. Ini boleh mencetuskan gejala organ yang lebih jauh, seperti masalah sendi atau sesak nafas yang meningkat semasa bersenam. Gambaran klinikal penyakit Whipple dirawat dengan antibiotik, dengan terapi simptomatik juga dilakukan dengan memberikan, misalnya, vitamin yang tidak dapat diserap untuk sementara waktu melalui mukosa usus yang berubah.
- Contoh terakhir dari penyakit yang berkaitan dengan pengesanan bakteria dalam darah adalah sepsis, Bersamaan juga keracunan darah dipanggil, yang semasa tindak balas berlebihan sistem pertahanan tubuh disertai dengan kegagalan beberapa organ dan dengan itu boleh mengancam nyawa. Ia biasanya bermula dengan "tidak berbahaya", Penyakit setempat yang tidak sembuh akibat sistem kekebalan tubuh yang lemah, tetapi tidak terkawal sehingga patogen dapat masuk ke dalam aliran darah. Reaksi kuat sistem imun akhirnya mencetuskan komplikasi yang mengancam nyawa yang sebenarnya tidak seharusnya berlaku. Masalah utama keracunan darah adalah bahawa ia biasanya berlaku akibat gejala awalnya yang sangat tidak spesifik (demam, Berasa sakit) diakui sangat lewat. Sementara itu, tindak balas sistem kekebalan tubuh maju dengan baik, sehingga pesakit sudah menunjukkan tanda-tanda kejutan, seperti penurunan tekanan darah dan peningkatan nadi. Orang yang terjejas mesti mendapat rawatan intensif secepat mungkin untuk menstabilkan peredaran pesakit, melawan bakteria dengan antibiotik dan mengurangkan risiko kegagalan organ penting seperti paru-paru, ginjal atau hati.
Penyakit periodontal
Periodontitis adalah keradangan periodontium. Ini biasanya dicetuskan oleh bakteria. Bakteria ini juga dapat masuk ke dalam aliran darah. Oleh kerana periodontitis dapat bertahan lama, bakteria berulang kali dapat masuk ke dalam darah. Akibatnya, tubuh terdedah kepada tekanan yang berterusan, yang boleh membawa banyak akibat yang berbahaya. Reaksi keradangan meningkatkan risiko barah atau serangan jantung, antara lain. Oleh itu periodontitis harus dirawat sekiranya boleh.
Baca lebih lanjut mengenai topik ini di: Penyakit periodontal
Antibiotik mana yang membantu?
Antibiotik biasanya digunakan untuk melawan bakteria. Oleh itu, mereka sangat sesuai untuk terapi melawan bakteria dalam darah. Namun, tidak setiap antibiotik berkesan terhadap setiap bakteria. Penggunaan antibiotik yang meluas juga menyebabkan peningkatan penyebaran strain bakteria tahan antibiotik. Oleh itu, tidak jelas antibiotik mana yang harus digunakan terhadap bakteria dalam darah. Untuk mengatasi masalah ini, darah pertama kali diambil dari mana bakteria dapat diasingkan dan tumbuh. Kemudian anda boleh menguji ketahanan bakteria di makmal. Dengan cara ini, doktor dapat memutuskan dengan selamat antibiotik mana yang berkesan dalam kes tertentu. Sekiranya tidak ada cukup waktu untuk prosedur seperti itu, terapi antibiotik yang dikira atau empirikal juga dapat dilakukan. Di sini anda memilih antibiotik yang berkesan terhadap kebanyakan patogen penyakit. Juga penting untuk mengetahui melalui saluran masuk mana bakteria masuk ke dalam darah.
Maklumat lanjut mengenai topik ini: Terapi keracunan darah
diagnosis
Kehadiran patogen bakteria dalam darah pesakit hanya mungkin dilakukan melalui pemeriksaan makmal khas, yang disebut Budaya darah, mungkin setelah dikeluarkan dari kapal vena. Budaya darah digunakan untuk menumbuhkan bakteria yang mungkin ada di dalam darah. Sebaik-baiknya, darah diambil pada awal kenaikan demam, kerana ini biasanya disertai dengan peningkatan kepekatan bakteria dalam darah, sehingga kemungkinan pengesanan positif dan spesifik lebih besar. Di samping itu, ia harus diambil beberapa kali dengan selang minimum 30 minit. Di sini, botol khas dan steril digunakan yang mengandungi media nutrien yang sesuai di satu pihak dan aerobik (dengan oksigen) atau anaerob (dengan pengecualian oksigen) Mengandungi campuran gas yang diperlukan oleh bakteria. Oleh kerana biasanya tidak ada pengetahuan tentang patogen, sekurang-kurangnya satu botol kultur aerobik dan satu anaerobik selalu dipenuhi dengan darah pesakit. Setelah diambil dan diangkut ke makmal mikrobiologi, sampel diletakkan di dalam inkubator pada suhu badan (lebih kurang 37 ° C) disimpan untuk membolehkan bakteria tumbuh di dalam botol kultur.
Kejadian pertumbuhan bakteria dikesan dengan bantuan alat khas yang menghasilkan penggera walaupun campuran gas yang terdapat di dalam botol berubah sedikit akibat pertumbuhan bakteria. Sekiranya patogen berjaya dibiakkan, ia dapat dikenal pasti dan diuji untuk kemungkinan ketahanan terhadap antibiotik.
Baca lebih lanjut mengenai topik ini di: Rintangan terhadap antibiotik
Ketika memeriksa darah menggunakan kultur darah, diagnosis yang salah dapat terjadi jika, misalnya, pencemaran dengan kuman kulit terjadi ketika darah diambil. Selanjutnya, ada kemungkinan bakteria tidak dapat dikesan kerana mereka sangat sensitif dan oleh itu tidak dapat bertahan dari pengangkutan ke makmal dalam botol kultur. Di samping itu, hasilnya boleh menjadi negatif jika pesakit telah dirawat dengan antibiotik atau jika patogen penyebab penyakit ini tidak bersifat bakteria.
Bakteria dalam darah pada kanak-kanak
Bakteria dalam darah kanak-kanak berlaku paling kerap pada usia bayi hingga tiga tahun, walaupun mereka dapat menampakkan diri dalam spektrum luas, seperti pada orang dewasa, dari keadaan tanpa gejala hingga gambar klinikal yang teruk dalam konteks radang paru-paru atau meningitis hingga permulaan sepsis.
Bergantung pada usia, fungsi sistem imun dan status vaksinasi anak, gambar klinikal yang mengancam dipicu oleh pelbagai jenis bakteria pada kanak-kanak; Terutama bahawa penurunan dalam perlindungan rangkaian yang disebut (Kehadiran antibodi terhadap banyak patogen yang disebarkan dari ibu kepada anaknya yang belum lahir semasa mengandung) selepas bulan ketiga kehidupan spektrum patogen seperti Echerichia coli (Kuman ususatau salmonella kepada bakteria yang, misalnya, mempunyai paru-paru (Streptococcus pneumoniaeatau meningitis (Neisseria meninigtidis) boleh mencetuskan pergerakan.
Sekiranya disyaki jangkitan dengan bakteria Streptococcus pyogenes, ujian cepat dapat dilakukan dengan mudah di rumah. Baca lebih lanjut mengenai perkara ini di bawah artikel kami: Ujian pantas Streptococcus
Tindak balas sistem imun terhadap bakteria yang masuk ke dalam darah berbeza pada kanak-kanak daripada orang dewasa hanya dalam beberapa aspek: antara lain, bayi boleh mengalami hipotermia dengan suhu badan di bawah 36 ° C dan bukannya demam. Sekiranya meningitis berlaku Neisseria meningitidisyang berlaku lebih kerap pada kanak-kanak daripada pada orang dewasa, merangkumi bukan sahaja demam tetapi juga perkembangan petechiae (kecil, pendarahan berukuran pinhead ke dalam kulit) dengan pemindahan bakteria ke dalam darah ke gambaran klinikal.
Baca juga topik kami:
- Demam pada anak kecil
- Keracunan darah pada anak
Bakteria dalam darah bayi
Jangkitan dengan bakteria dalam darah pada bayi juga disebut sepsis neonatal. Kanak-kanak yang dilahirkan pramatang serta mereka yang mempunyai berat lahir rendah mempunyai risiko peningkatan sepsis yang baru lahir. Sistem ketahanan badan kanak-kanak yang tidak matang sangat terdedah kepada jangkitan luar.
A "Sepsis awal"dicetuskan sebelum atau semasa melahirkan. Biasanya ia adalah bakteria usus E.coli atau B-streptococci. A"Sepsis lewat"sebaliknya berlaku beberapa hari hingga seminggu setelah kelahiran. Dalam kebanyakan kes, ia juga adalah bakteria dari saluran kelahiran ibu.
Semasa mengandung dan dalam tempoh selepas kelahiran, anak yang baru lahir mendapat imuniti pinjaman yang disebut dari ibu ("perlindungan sarang"). Antibodi dari ibu diturunkan kepada bayi melalui plasenta semasa kehamilan dan melalui susu ibu semasa menyusui.
Sekiranya bakteria atau patogen lain tidak diperangi dengan baik, mereka boleh merebak dalam darah. Sistem imun bertindak balas dengan reaksi keradangan yang kuat. Tanpa rawatan antibiotik tepat pada masanya, kehilangan fungsi organ penting boleh menyebabkan kematian dalam beberapa jam. Sebaik sahaja bakteria dicurigai dalam darah bayi, terapi antibiotik "empiris" dimulakan. Ini bermaksud bahawa belum mungkin tepat untuk mengenal pasti bakteria yang mendasari dan oleh itu terapi ditujukan terhadap bakteria yang paling biasa secara statistik pada bayi baru lahir.


.jpg)









.jpg)